Những thông tin tổng quan cần biết về bệnh ung thư vú
Ung thư vú ngày nay không giống như ung thư vú cách đây 20 năm về trước. Tỷ lệ sống thêm đối với bệnh ung thư vú đang ngày càng tăng lên nhờ nhận thức tốt hơn, phát hiện bệnh lý sớm hơn và những tiến bộ trong điều trị
Ung thư vú ngày nay không giống như ung thư vú cách đây 20 năm về trước. Tỷ lệ sống thêm đối với bệnh ung thư vú đang ngày càng tăng lên nhờ nhận thức tốt hơn, phát hiện bệnh lý sớm hơn và những tiến bộ trong điều trị.
Triệu chứng ung thư vú
Ung thư vú giai đoạn sớm thường không có triệu chứng rõ rệt, nhưng bạn có thể nhận thấy một số dấu hiệu mà bạn muốn bác sĩ kiểm tra. Các dấu hiệu này có thể bao gồm:
- Một khối u không đau ở vú
- Thay đổi kích thước hoặc hình dạng vú
- Sưng đau vùng nách
- Núm vú thay đổi hoặc tiết dịch
Đau vú cũng có thể là một triệu chứng của bệnh ung thư, nhưng điều này không thường gặp.
Dấu hiệu ung thư vú dạng viêm
Ung thư vú dạng viêm (Inflammatory Breast Cancer) là loại ung thư hiếm gặp, phát triển nhanh nhưng hiếm khi gây ra khối u rõ rệt. Thay vào đó, da vú có thể trở nên dày, đỏ và sần sùi giống như vỏ cam. Da vùng vú cũng có thể cảm thấy ấm hoặc mềm và có những vết sưng nhỏ trông giống như phát ban.
Chụp Mammography
Ung thư vú được phát hiện càng sớm thì điều trị sẽ càng hiệu quả. Chụp mammography, chụp X-quang tuyến vú, có thể phát hiện sớm được các khối u trước khi u phát triển đủ lớn để đánh giá qua thăm khám. Hiệp hội Ung thư Hoa Kỳ cho biết phụ nữ ở độ tuổi 45-54 với mức độ nguy cơ trung bình nên chụp mammography hàng năm. Bắt đầu từ 55 tuổi, chụp mammography có thể được thực hiện 2 năm một lần. Bạn nên duy trì việc chụp mammography định kỳ để tầm soát miễn là bạn có sức khỏe đủ tốt. Lực lượng Đặc nhiệm Dịch vụ Dự phòng Hoa Kỳ cho biết cho đến khi bạn 50 tuổi, bạn nên trao đổi với bác sĩ về nhu cầu thực hiện xét nghiệm tầm soát của bạn. Sau đó, bạn nên chụp mammography 2 năm một lần từ độ tuổi 50 đến 74 tuổi. Bạn không cần phải dừng lại ở độ tuổi 75; nhóm tuổi này không đánh giá được những ưu điểm và nhược điểm. Bạn có thể trao đổi với bác sĩ về điều gì là phù hợp với tình trạng của bạn.

Siêu âm và MRI
Bác sĩ có thể yêu cầu một xét nghiệm bổ sung để ghi nhận hình ảnh về cấu trúc bên trong cơ thể bạn. Siêu âm vú có thể phát hiện thấy u nang, một khu vực chứa đầy chất lỏng thường không phải là ung thư. Bạn có thể chụp MRI cùng với chụp mammography như một phần của lộ trình xét nghiệm định kỳ nếu bạn có nguy cơ mắc ung thư vú cao hơn.
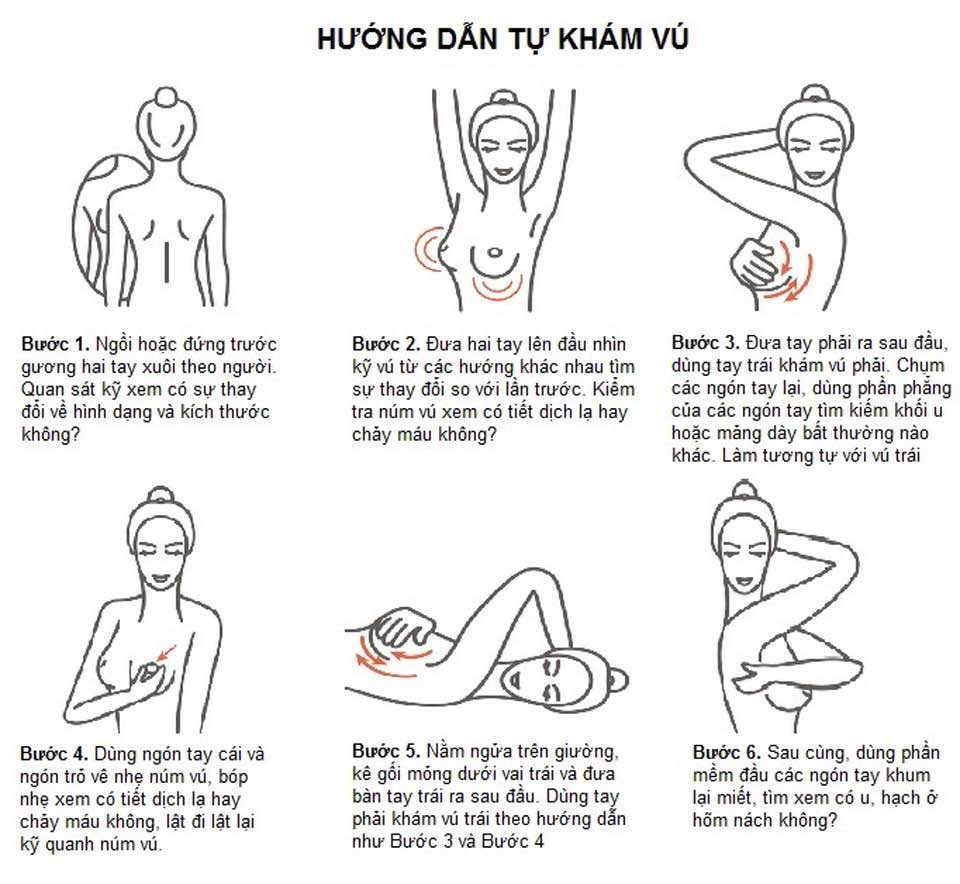
Tự khám vú tại nhà
Trong nhiều năm, các bác sĩ khuyên phụ nữ nên tự khám vú của mình mỗi tháng một lần. Nhưng các nghiên cứu cho thấy các xét nghiệm này đóng vai trò rất nhỏ trong việc phát hiện ung thư so với các phương pháp xét nghiệm khác. Điều quan trọng là bạn phải hiểu biết về vú và phát hiện được bất kỳ thay đổi nào, hơn là kiểm tra vú định kỳ theo lịch trình thường xuyên. Nếu bạn muốn tự khám vú, hãy thực hiện thăm khám với bác sĩ của bạn.
Điều gì xảy ra nếu bạn phát hiện khối u vú?
Đầu tiên, bạn đừng lo lắng. 80% khối u ở vú không phải là ung thư. Chúng thường phát triển thành u nang lành tính hoặc chỉ là thay đổi mô vú liên quan đến chu kỳ kinh nguyệt. Tuy nhiên hãy trao đổi ngay với bác sĩ nếu bạn phát hiện thấy bất cứ điều gì bất thường ở vú của mình. Nếu đó là ung thư, phát hiện càng sớm thì càng tốt. Và nếu như không phải, các xét nghiệm đánh giá sẽ có thể giúp bạn yên tâm.
Sinh thiết vú
Phương pháp cận lâm sàng để đánh giá chắc chắn một khối u có phải là ung thư hay không là làm sinh thiết. Điều này có nghĩa là lẫy mẫu bệnh phẩm từ khối u để có thể kiểm tra tính chất của khối u trong phòng thí nghiệm. Bác sĩ có thể thực hiện sinh thiết bằng một cây kim nhỏ. Tuy nhiên bạn cũng có thể cần phẫu thuật để lấy một phần hoặc toàn bộ khối u rồi sinh thiết. Kết quả sẽ đánh giá liệu mẫu bệnh phẩm có phải là ung thư hay không và nếu có thì đó là loại ung thư nào. Có một số loại ung thư vú và các phương pháp điều trị được kết hợp cẩn thận với từng loại.
Ung thư vú nhạy cảm với hormone
Một số loại ung thư vú phát triển nhờ hormone estrogen hoặc progesterone. Bác sĩ sẽ kiểm tra các thụ thể hormone - đây là các protein nhận tín hiệu từ hormone để báo cho tế bào ung thư phát triển. Kết quả sinh thiết có thể cho biết liệu khối u có thụ thể đối với estrogen (dương tính với ER) và progesterone (dương tính với PR) hay không. Khoảng 2 phần 3 bệnh ung thư vú có thụ thể hormone dương tính. Một số loại thuốc ngăn không cho hormone làm cho ung thư phát triển.
Ung thư vú có thụ thể HER2 dương tính
Trên khoảng 20% bệnh nhân, các tế bào ung thư vú có quá nhiều protein gọi là HER2/neu. Điều quan trọng là phải biết liệu một khối u có dương tính với HER2 hay không, bởi vì có những phương pháp điều trị đặc biệt cho loại ung thư này.
Ung thư vú bộ ba âm tính
Trong tối đa 15% trường hợp ung thư vú, các tế bào khối u thiếu thụ thể estrogen hoặc thụ thể progesterone và chỉ có một lượng nhỏ protein HER2. Các bác sĩ gọi loại ung thư vú này là "bộ ba âm tính - triple negative". Loại ung thư này có xu hướng phát triển và lây lan nhanh hơn các loại khác. Liệu pháp hormone hoặc thuốc nhắm đích không hữu ích cho loại này. Nhưng có những lựa chọn điều trị khác, bao gồm phẫu thuật, hóa trị và xạ trị.
Giai đoạn bệnh ung thư vú
Nếu ung thư vú là chẩn đoán, bước tiếp theo là đánh giá kích thước của khối u và mức độ ảnh hưởng của khối u đến cơ thể bạn. Quá trình này được gọi là đánh giá giai đoạn bệnh. Các bác sĩ sử dụng giai đoạn 0-IV để mô tả liệu ung thư chỉ khu trú tại vú, đã di căn đến các hạch bạch huyết lân cận hay đã di căn xa đến các cơ quan khác của cơ thể hay chưa. Biết được giai đoạn và loại ung thư vú sẽ giúp bác sĩ thiết lập kế hoạch điều trị.
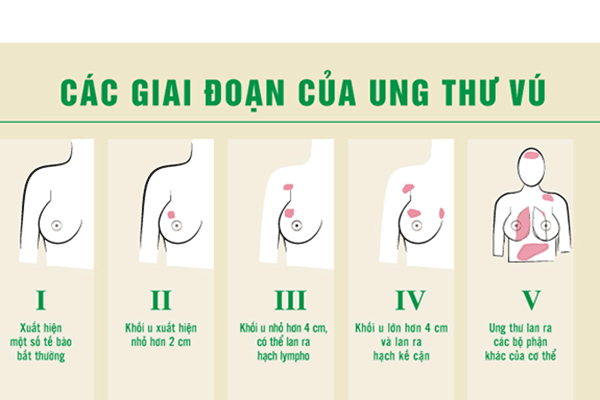
Tỷ lệ sống thêm
Tỷ lệ sống thêm bệnh ung thư vú phụ thuộc chặt chẽ vào việc bạn phát hiện bệnh sớm như thế nào. Hiệp hội Ung thư Hoa Kỳ cho biết 99% phụ nữ bị ung thư vú giai đoạn I sống thêm ít nhất 5 năm và nhiều phụ nữ trong nhóm này không bị ung thư tái phát. Ung thư càng tiến triển, tỷ lệ sống thêm càng thấp. Đến giai đoạn IV, tỷ lệ sống thêm sau 5 năm giảm xuống còn 29%. Nhưng những tỷ lệ này sẽ tăng lên khi các phương pháp điều trị hiệu quả hơn được tìm ra.
Phẫu thuật ung thư vú
Có nhiều loại phẫu thuật ung thư vú, từ loại bỏ khu vực lân cận khối u (phẫu thuật cắt bỏ khối u hoặc phẫu thuật bảo tồn vú) đến loại bỏ toàn bộ vú (phẫu thuật cắt bỏ toàn bộ tuyến vú.) Trao đổi với bác sĩ về ưu điểm và nhược điểm của từng loại phẫu thuật để quyết định phương pháp nào là phù hợp với bạn.
Xạ trị ung thư vú
Phương pháp điều trị này tiêu diệt tế bào ung thư bằng tia năng lượng cao. Xạ trị có thể được sử dụng sau khi phẫu thuật ung thư vú để tiêu diệt bất kỳ tế bào ung thư nào còn sót lại gần vị trí khối u. Đôi khi, xạ trị được đưa ra sau quá trình phẫu thuật bảo tồn vú tại khu vực đã cắt bỏ khối u. Xạ trị có thể được kết hợp với hóa trị để điều trị ung thư đã lan sang các bộ phận khác của cơ thể. Các tác dụng phụ của xạ trị bao gồm mệt mỏi và sưng tấy hoặc cảm giác giống như bị cháy nắng tại khu vực điều trị.
Hóa trị ung thư vú
Phương pháp điều trị này sử dụng thuốc để tiêu diệt tế bào ung thư ở bất cứ vị trí nào trong cơ thể. Thuốc thường được truyền qua đường tĩnh mạch, nhưng cũng có thể dùng qua được uống hoặc tiêm. Bạn có thể được hóa trị trước khi phẫu thuật để thu nhỏ khối u lớn hoặc sau khi phẫu thuật để giảm khả năng ung thư tái phát. Ở những phụ nữ được chẩn đoán ung thư vú tiến triển, hóa trị có thể giúp kiểm soát sự phát triển của ung thư. Các tác dụng phụ của hóa trị có thể bao gồm rụng tóc, buồn nôn, mệt mỏi và nguy cơ nhiễm trùng cao hơn.
Liệu pháp hormone điều trị ung thư vú
Liệu pháp hormone dành cho phụ nữ bị ung thư vú dương tính với ER hoặc PR. Những bệnh ung thư này phát triển nhanh hơn nhờ hormone estrogen hoặc progesterone. Liệu pháp hormone có thể ngăn chặn hiệu ứng này. Liệu pháp này có thể được sử dụng sau phẫu thuật để giúp ngăn ngừa ung thư quay trở lại. Các bác sĩ đôi khi sử dụng liệu pháp nội tiết cho phụ nữ có các yếu tố nguy cơ cao để giảm khả năng mắc ung thư vú.
Điều trị đích
Những loại thuốc mới hơn này xác định cụ thể những yếu tố cần loại bỏ bên trong tế bào ung thư. Ví dụ, phụ nữ bị ung thư vú dương tính với HER2 sẽ có quá nhiều protein gọi là HER2. Các liệu pháp đích có thể ngăn chặn không để protein này làm cho các tế bào ung thư phát triển. Những loại thuốc này thường được sử dụng cùng với hóa trị vì chúng có tác dụng phụ nhẹ hơn.
Liệu pháp miễn dịch
Liệu pháp miễn dịch giúp tăng cường hệ thống miễn dịch nhằm chống lại bệnh ung thư. Các loại thuốc được gọi là chất ức chế chốt kiểm soát miễn dịch nhắm vào một số protein nhất định trên các tế bào của hệ thống miễn dịch. Chúng làm cho các tế bào ung thư khó trốn tránh sự phát hiện và kiểm soát của những tế bào miễn dịch trong cơ thể. Liệu pháp miễn dịch đôi khi được sử dụng để điều trị ung thư tiến triển.
Cuộc sống của bạn sẽ như thế nào sau khi được chẩn đoán ung thư
Không có điều gì có thể nghi ngờ khi ung thư sẽ ảnh hưởng rất nhiều đến cuộc sống của bạn. Các phương pháp điều trị có thể làm bạn mệt mỏi. Bạn có thể gặp khó khăn trong việc quản lý cuộc sống hàng ngày, công việc hoặc các công tác xã hội. Điều này có thể khiến bạn cảm thấy bị cô lập. Điều quan trọng là bạn nên trao đổi với bạn bè và gia đình để được hỗ trợ nhiều hơn về tinh thần. Họ có thể cùng bạn tham gia quá trình điều trị, giúp đỡ bạn trong các công việc hàng ngày và động viên bạn rằng bạn không hề đơn độc. Nhiều người chọn tham gia nhóm hỗ trợ, ở gần khu vực họ đang sống hoặc hỗ trợ trực tuyến.
Phẫu thuật tái tạo vú
Nhiều phụ nữ sau phẫu thuật cắt bỏ toàn bộ tuyến vú lựa chọn phẫu thuật tái tạo vú. Phẫu thuật này thay thế da, núm vú và mô vú bị lấy đi trong quá trình phẫu thuật cắt bỏ toàn bộ tuyến vú. Phẫu thuật này có thể được thực hiện bằng cấy ghép vú hoặc bằng mô từ một nơi khác trong cơ thể, chẳng hạn như bụng. Một số phụ nữ bắt đầu quá trình tái tạo ngay sau khi phẫu thuật cắt bỏ toàn bộ tuyến vú. Nhưng bạn cũng có thể được phẫu thuật tái tạo trong thời gian vài tháng hoặc vài năm sau đó.
Vú nhân tạo
Thay vì phẫu thuật tái tạo vú, bạn có thể lựa chọn sử dụng vú nhân tạo. Đây là một bộ phận giả có hình dạng giống như vú, nằm gọn bên trong áo ngực của bạn. Sử dụng vú nhân tạo sẽ giúp bạn có một tổng thể cân đối khi bạn mặc quần áo. Giống như phẫu thuật, vú nhân tạo thường được bảo hiểm chi trả.
Ung thư vú: Tại sao lại là tôi?
Yếu tố nguy cơ rõ ràng nhất đối với ung thư vú là phụ nữ có nguy cơ mắc bệnh cao hơn nhiều so với đàn ông. Đàn ông cũng mắc bệnh nhưng tỷ lệ mắc bệnh ung thư vú ở phụ nữ cao gấp 100 lần. Những yếu tố khác khiến khả năng mắc bệnh cao hơn bao gồm độ tuổi từ 55 tuổi trở lên hoặc tiền sử có người thân mắc bệnh ung thư vú. Tuy nhiên, có tới 80% phụ nữ bị ung thư vú không có tiền sử gia đình mắc bệnh.
Ung thư vú và Gen
Một số phụ nữ có nguy cơ mắc ung thư vú cao vì họ có những thay đổi hoặc đột biến ở một số gen khi sinh. Các gen thường liên quan đến ung thư vú được gọi là BRCA1 và BRCA2. Vào một thời điểm nào đó trong đời, phụ nữ có đột biến ở những gen này có nguy cơ mắc ung thư vú cao hơn so với những phụ nữ không có gen đột biến. Các gen khác cũng có thể liên quan đến nguy cơ ung thư vú.
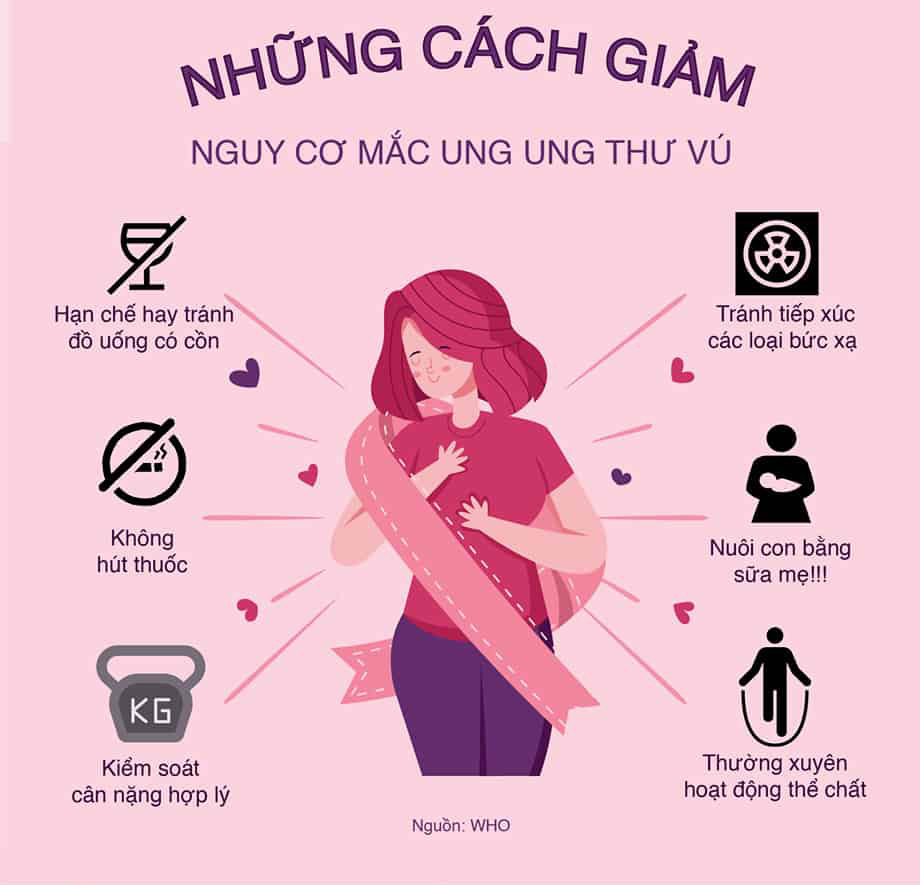
Làm sao để giảm nguy cơ mắc ung thư vú
Phụ nữ cho con bú trong thời gian khuyến nghị (Hoàn toàn trong 6 tháng sau khi sinh con và tối đa 2 năm hoặc trong khoảng thời gian lâu hơn) có thể giảm 25% nguy cơ ung thư vú. Bạn cũng có thể giảm nguy cơ bằng cách duy trì chỉ số BMI thấp và tập thể dục. Bạn cũng nên cắt giảm lượng rượu bạn uống. Thuốc tránh thai và một số hình thức trị liệu bằng hormone sau khi mãn kinh có thể làm tăng tỷ lệ mắc bệnh. Tuy nhiên nguy cơ dường như trở lại bình thường sau khi bạn ngừng sử dụng các loại thuốc này. Lựa chọn lối sống tốt cũng có thể giúp cải thiện thời gian sống thêm. Nghiên cứu chỉ ra rằng hoạt động thể chất có thể làm giảm khả năng ung thư tái phát. Và hoạt động thể chất cũng đã được chứng minh là một yếu tố giúp cải thiện tinh thần.
Nghiên cứu ung thư vú
Các bác sĩ tiếp tục nghiên cứu các phương pháp điều trị hiệu quả hơn và dễ thực hiện hơn. Nguồn tài trợ cho nghiên cứu này đến từ nhiều nguồn, bao gồm cả các nhóm vận động trong cả nước. Nhiều người trong số 3,8 triệu người sống sót sau ung thư vú và gia đình của họ lựa chọn tham gia các cuộc thi đi bộ và các sự kiện gây quỹ khác. Điều này liên kết cuộc chiến chống ung thư của mỗi cá nhân thành một nỗ lực chung vì sự tiến bộ.
Bài viết được tham khảo từ nguồn: https://www.webmd.com/breast-cancer/ss/slideshow-breast-cancer-overview